La spina bifida comprende un continuum di anomalie che hanno in comune un difetto di chiusura (disrafismo) del tubo neurale. Epidemiologia: 1 feto su 1.000 a 12 settimane di gestazionecon un genitore affetto o un fratello la frequenza è del 5% e con due fratelli affetti la frequenza sale al 10%.
Classificazione:
- Spina bifida chiusa: il difetto del tubo neurale è sigillato dalla pelle, non c’è perdita di liquido cerebrospinale e l’anatomia craniale è normale. La fuoriuscita di liquido cerebrospinale può verificarsi anche con difetti chiusi come conseguenza di una fistola che si apre nel canale spinale, anche se di solito ciò non provoca la malformazione di Chiari
- Spina bifida aperta: il liquido cefalo-rachidiano si versa nel liquido amniotico; si associa a numerose malformazioni craniche e spesso alla S. di Arnold-Chiari.
La spina bifida chiusa a sua volta può essere classificata in spina bifida occulta, meningocele e mielomeningocele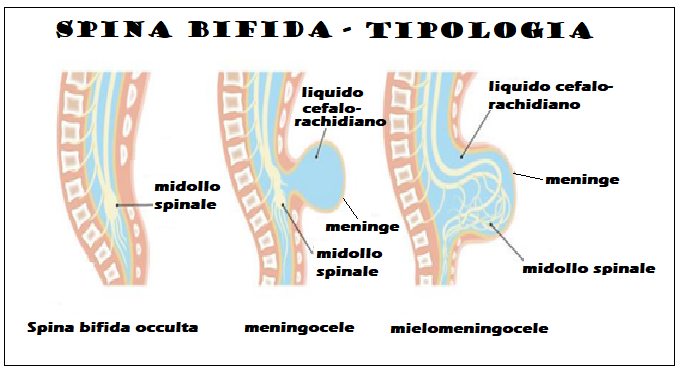
Eziologia: Anomalie cromosomiche (principalmente trisomia 18), singoli geni mutanti e diabete mellito materno o ingestione di farmaci antiepilettici sono implicati in circa il 10% dei casi.
Sintomatologia: Le tre principali manifestazioni cliniche della spina bifida (idrocefalo, paraplegia e incontinenza urinaria e intestinale) sono sempre presenti e sono state descritte fin dall’antichità.
Prevenzione: l‘integrazione della dieta materna con folato (5 mg/die) per 3 mesi prima e 2 mesi dopo il concepimento riduce il rischio di recidiva di circa il 75%.
Diagnostica di laboratorio:
- cariotipo fetale
- dosaggio sierico materno e amniotico di α-fetoproteina
- dosaggio di acetilcolinesterasi del liquido amniotico: è più specifica dell’AFP e potrebbe anche essere utile per differenziare i difetti aperti da quelli chiusi.

Diagnosi ecografica:
- La diagnosi di spina bifida richiede l’esame sistematico di ciascun arco neurale, dalla regione cervicale a quella sacrale, sia in senso trasversale che longitudinale. Nella scansione trasversale, l’arco neurale normale appare come un cerchio chiuso con un rivestimento cutaneo intatto, mentre nella spina bifida l’arco è a forma di “U” ed è associato un meningocele sporgente (cisti a parete sottile) o mielomeningocele. La formazione cistica associata al disrafismo spinale di solito è anecogena con una parete sottile nella SB aperta, mentre nella forma chiusa ha una parete spessa e/o un aspetto complesso con componenti ecogene dovute alla presenza di di tessuto nervoso spinale.
- Nella spina bifida chiusa meningocele e lipomi hanno un aspetto ecografico molto simile e può essere impossibile distinguerli. I lipomi generalmente appaiono ad ecostruttura più densa ma spesso sono anecogeni,
- L’estensione del difetto e l’eventuale cifoscoliosi associata sono meglio valutate nella scansione sagittale.
- Sede della spina bifida aperta: lombosacrale (65%), sacrale (24%), toracolombare (10%), cervicale (1%).
- La spina bifida aperta è associata alla malformazione di Arnold-Chiari II con spostamento caudale del tronco encefalico e obliterazione della cisterna magna.
- Nella maggior parte dei casi di spina bifida aperta il diametro del tronco encefalico è aumentato, la distanza tra il tronco encefalico e l’osso occipitale (BSOB) è ridotta e il rapporto tra il tronco encefalico e il BSOB è >1,0.
- Nel secondo trimestre, oltre il 95% dei feti presenta smerlatura dell’osso frontale (segno del limone) e obliterazione della cisterna magna con cervelletto “assente” o curvatura ad ansa anteriore ed estremità appuntite degli emisferi cerebellari (segno della “banana”).
- Un grado variabile di dilatazione ventricolare è presente praticamente in tutti i casi di spina bifida aperta alla nascita
- Scansioni di follow-up devono essere effettuate ogni 4 settimane per monitorare l’evoluzione della ventricolomegalia, la possibile cifoscoliosi e lo sviluppo del piede torto.
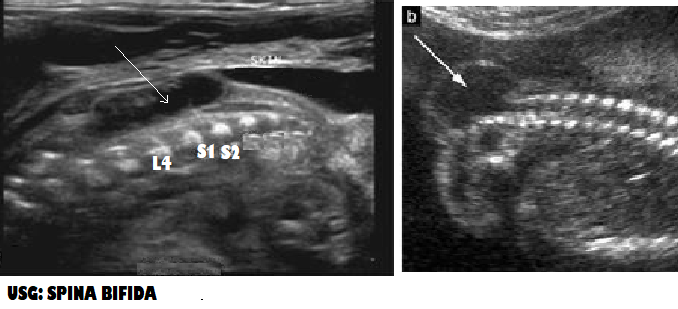
- Il segno ecografico più prezioso per differenziare la spina bifida chiusa da quella aperta nel feto è l’assenza di segni cranici nella prima. Con la spina bifida aperta c’è una perdita di liquido cerebrospinale all’interno della cavità amniotica.
- Lo screening prenatale per SB aperta deve essere eseguito per la prima volta al momento dell’ecografia di routine del primo trimestre esaminando la fossa posteriore per l’obliterazione o la mancata visualizzazione del quarto ventricolo (“traslucenza intracranica”) e della cisterna magna. La seconda fase dello screening è l‘ecografia strutturale del secondo trimestre, durante la quale devono essere ricercate le caratteristiche della malformazione di Arnold-Chiari tipo II, tra cui ventricolomegalia, smerlatura delle ossa frontali (segno del “limone”), assottigliamento e incurvamento del cervelletto (segno della “banana”) con obliterazione della cisterna magna.

RMN: La risonanza magnetica fetale dovrebbe essere limitata ai candidati alla chirurgia intrauterina come parte del protocollo preoperatorio.
Complicazioni: È stato suggerito che la fuoriuscita di LCR nel liquido amniotico provochi ipotensione degli spazi subaracnoidei e ciò inneschi una cascata di eventi che alla fine si traduce nella malformazione di Arnold-Chiari, obliterazione della cisterna magna, prolasso del cervelletto nel forame magno, idrocefalo ostruttivo e sviluppo anormale del cranio. In generale, l’esito per i neonati con spina bifida chiusa è buono, sebbene siano frequentemente presenti sintomi neurologici di entità variabile.
Terapia fetale:
- La chiusura in utero della spina bifida (chirurgia a cielo aperto che richiede l’isterotomia o mediante fetoscopia), riduce la necessità di posizionamento di uno shunt postnatale e può migliorare la funzione motoria e urologica.
Modalità del parto: parto standard. Non ci sono prove che il parto cesareo riduca l’handicap.
Prognosi:
- Il tasso di mortalità a 5 anni è di circa il 35%, con il 20% che muore durante i primi 12 mesi di vita. Circa il 25% dei feti con spina bifida nasce morto
- I lattanti che sopravvivono di solito presentano paralisi agli arti inferiori e doppia incontinenza; nonostante l’idrocefalo associato richieda un intervento chirurgico, l’intelligenza è spesso normale.


