SCHELETRO FETALE:
Lo sviluppo dello scheletro fetale si verifica tra la 4a e la 8a settimana di gestazione dal mesoderma.
I meccanismi di ossificazione sono:
- membranoso (clavicola e mandibola), direttamente dal mesenchima senza la formazione del tessuto cartilagineo;
- intracartilagineo o encondrale (ossa lunghe) che è il più frequente.
I quattro arti originano dalla porzione laterale del foglietto mesodermico. Dalla 6a settimana sono presenti gli abbozzi degli arti superiori e 1-2 giorni dopo anche quelli degli arti inferiori. A 7 settimane sono presenti le mani rudimentarie ed alla 8a settimana tutte le strutture scheletriche hanno una matrice cartilaginea.
L’ossificazione inizia con meccanismo membranoso alla 8a settimana a carico della clavicola.
L’ossificazione encondrale inizia nei centri di ossificazione primaria, nelle diafisi delle ossa lunghe. I  centri di ossificazione secondaria compaiono quasi sempre dopo la nascita. Si è osservato che il centro di ossificazione secondario nella porzione distale del femore è già presente a 32 settimane. Alla 40a settimana sono presenti i centri di ossificazione secondari della porzione prossimale della tibia e dell’omero.
centri di ossificazione secondaria compaiono quasi sempre dopo la nascita. Si è osservato che il centro di ossificazione secondario nella porzione distale del femore è già presente a 32 settimane. Alla 40a settimana sono presenti i centri di ossificazione secondari della porzione prossimale della tibia e dell’omero.
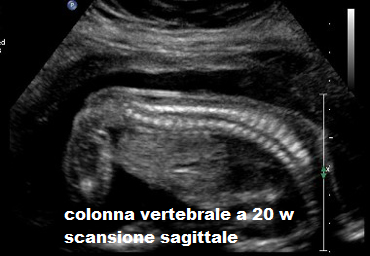
Lo studio ecografico dello scheletro fetale è eseguito agevolmente dalla 13a alla 30a settimana. Esso è difficile in un’epoca precedente ed è progressivamente sempre più difficoltoso dopo la 31a w. Esso è composto di tre momenti rappresentati da:
- la visualizzazione dei quattro arti;
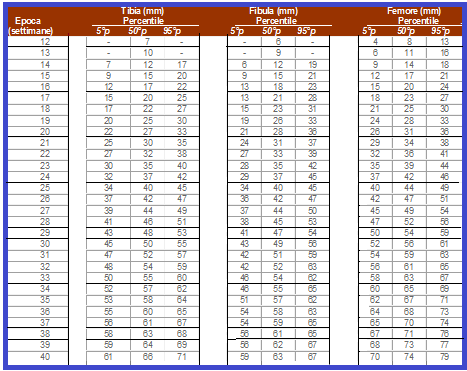
- la valutazione biometrica delle ossa lunghe;
- il grado di ossificazione di tutte le strutture scheletriche.
 limitata mobilità. Si individua la testa femorale con una scansione trasversale della pelvi fetale. Individuata la testa fetale si ruota la sonda di 90° circa per ottenere una scansione sagittale del femore. La misura della lunghezza va effettuata sul femore più vicino al trasduttore ed in posizione orizzontale, ripetendo diverse volte la misurazione e utilizzando il valore maggiore e deve comprendere la diafisi dalla metafisi prossimale a quella distale. L’ecogenicità dell’osso femorale deve essere omogenea per l’intera lunghezza e il cono d’ombra deve essere uniforme. Occorre ricordare che possono esserci discrepanze fino al 14% nella misurazione del femore se effettuata con sonda lineare o settoriale (7,8). Se si vuole avere una misura approssimativa della lunghezza fetale dalla testa ai talloni, si moltiplica per 7 volte la misurazione del femore.
limitata mobilità. Si individua la testa femorale con una scansione trasversale della pelvi fetale. Individuata la testa fetale si ruota la sonda di 90° circa per ottenere una scansione sagittale del femore. La misura della lunghezza va effettuata sul femore più vicino al trasduttore ed in posizione orizzontale, ripetendo diverse volte la misurazione e utilizzando il valore maggiore e deve comprendere la diafisi dalla metafisi prossimale a quella distale. L’ecogenicità dell’osso femorale deve essere omogenea per l’intera lunghezza e il cono d’ombra deve essere uniforme. Occorre ricordare che possono esserci discrepanze fino al 14% nella misurazione del femore se effettuata con sonda lineare o settoriale (7,8). Se si vuole avere una misura approssimativa della lunghezza fetale dalla testa ai talloni, si moltiplica per 7 volte la misurazione del femore.








2 commenti
Quality articles is the important to be a focus for the
viewers to visit the web site, that’s what this website is
providing.
In fact when someone doesn’t know after that its up to other viewers that they will
help, so here it occurs.