- evita l’apertura della parete addominale con le sue possibili complicazioni (infezioni, trauma operatorio generale, cattiva cicatrizzazione)
- minore compromissione della funzione dei visceri addominali
- minore durata dell’intervento
- decorso operatorio migliore
- minori giorni di convalescenza
Svantaggi:
- necessaria una buona mobilità dell’utero
- l’arcata pubica deve essere di tipo nettamente femminile
- sacrificio di un maggior tratto di vagina
- presenza di grosso utero fibromatoso
- impossibile esplorare completamente il cavo addominale
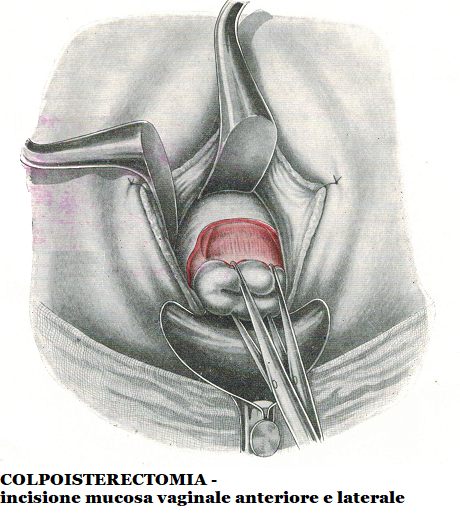
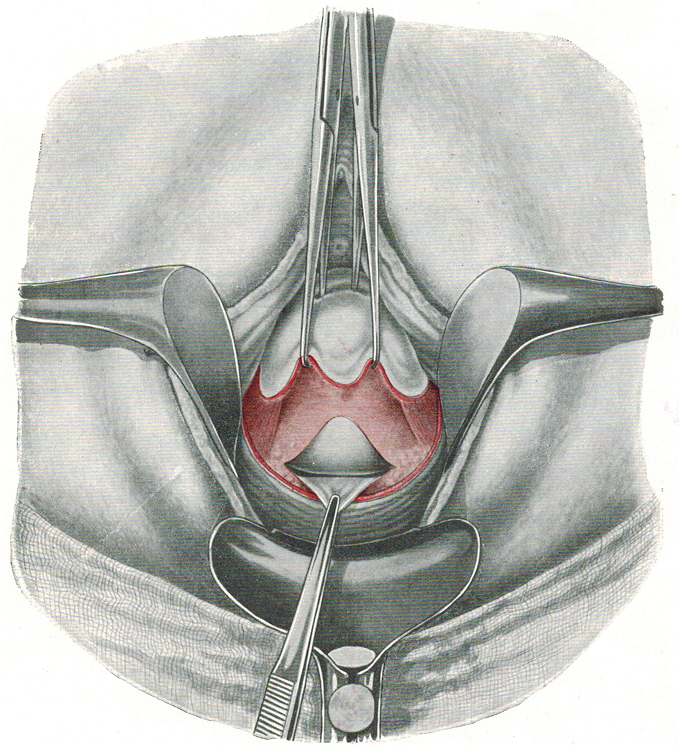
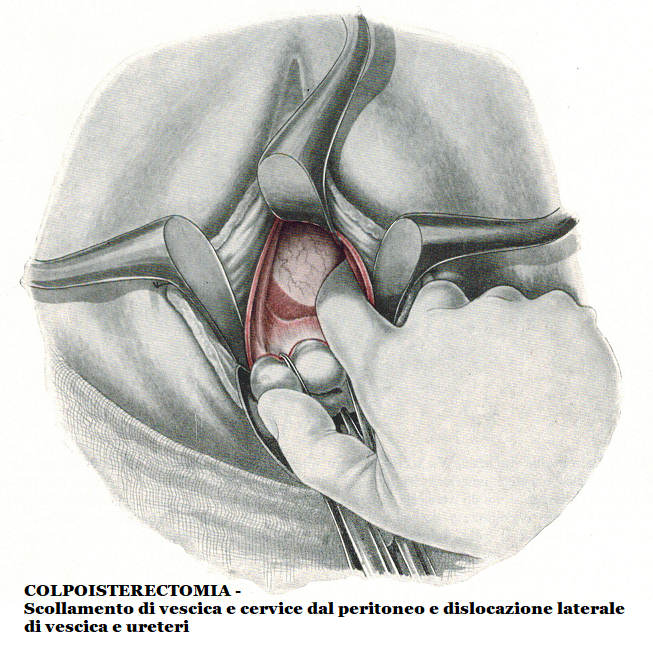
Celiotomia posteriore – La portio è tirata in alto facendo presa sulle pinze che vi sono state apposte precedentemente. Con ciò la mucosa vaginale posteriore è messa in tensione e il peritoneo del Douglas è preso con una pinza chirurgica e lo si apre al di sopra di questa pinza con forbici curve. La breccia peritoneale è allargata per via smussa Nel cavo peritoneale si introduce una lunga valva vaginale posteriore per mantenere all’indietro il retto per tutta la durata dell’intervento e due valve laterali per allargare il campo operatorio. Il lembo peritoneale anteriore viene fissato con un punto alla parete posteriore della vagina. Le anse intestinali sono spinte in alto mediante una striscia di garze.
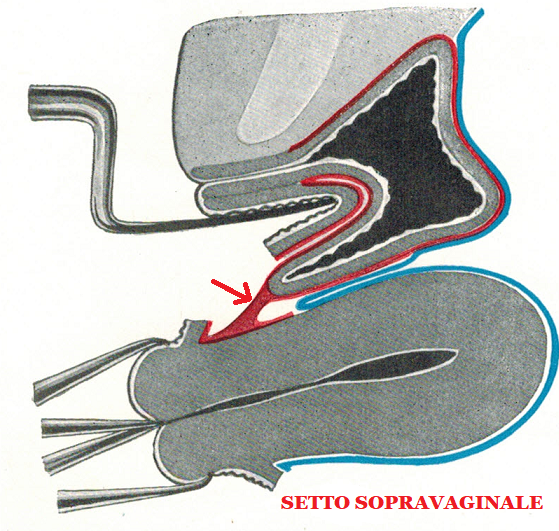
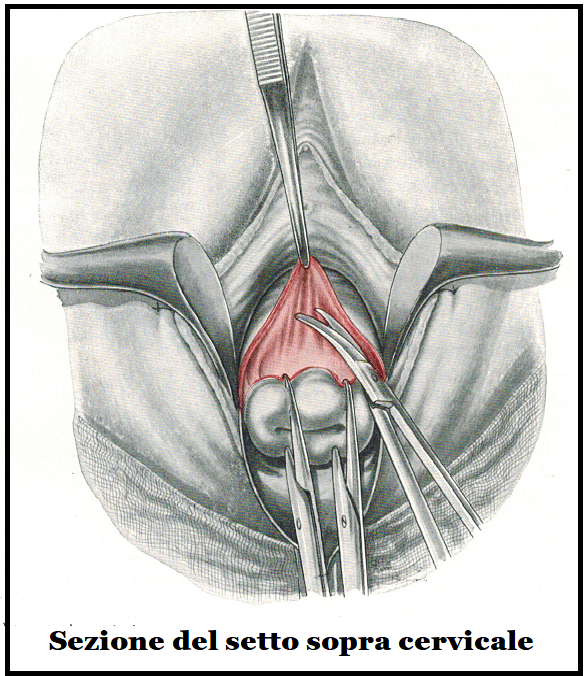
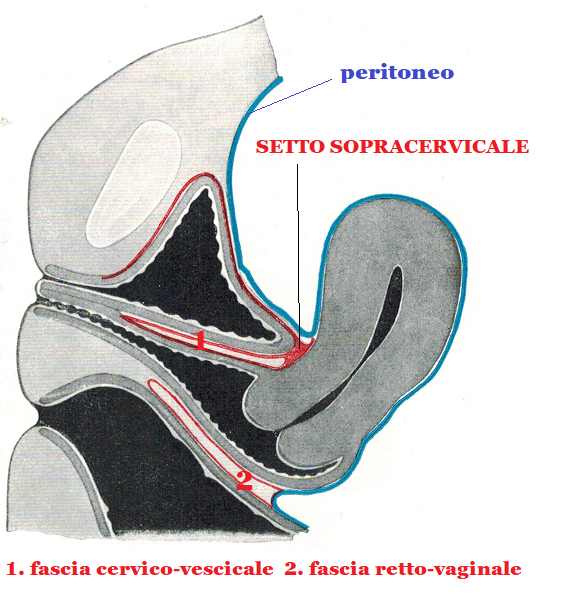
Il setto sopracervicale viene facilmente inciso trasversalmente con forbici curve sulla linea mediana fra vescica e collo laddove il setto è più lasso perchè costituito da fibre collagene ed elastiche mentre lo stesso setto è costituito da fibre connettivali spesse nei punti di contatto con vagina e vescica a cui aderisce fortemente.
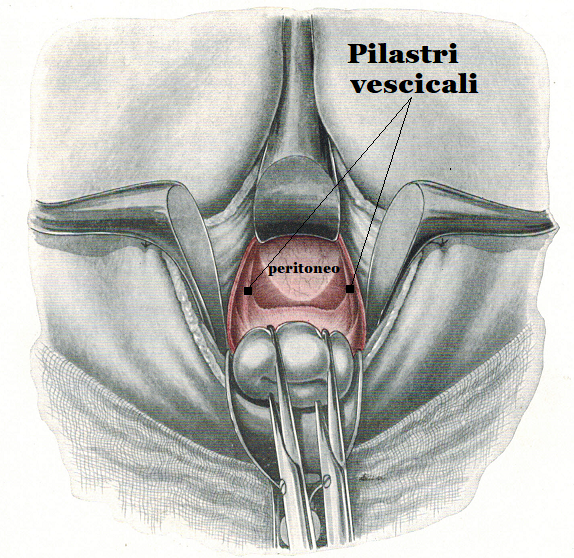
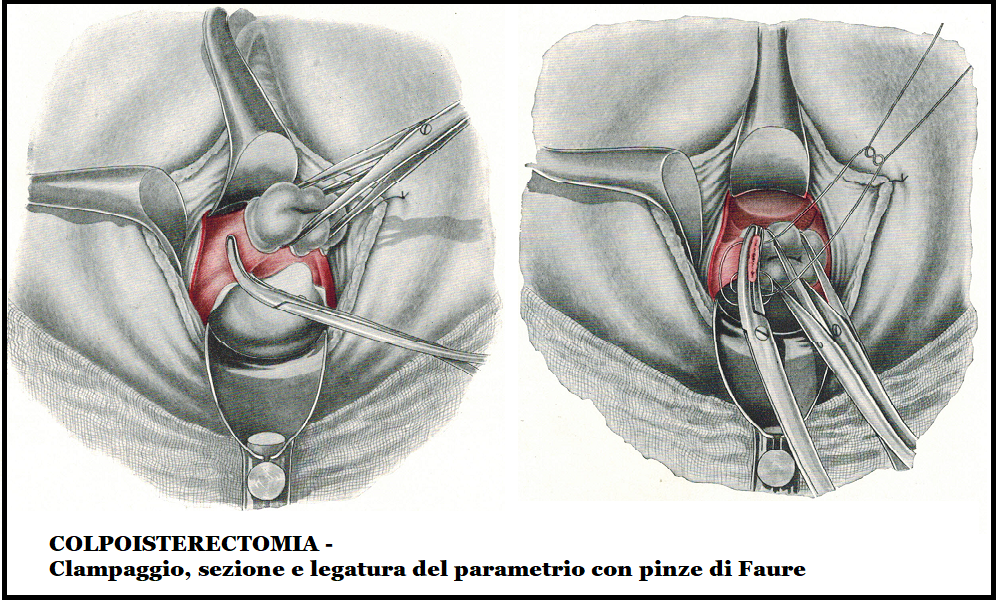
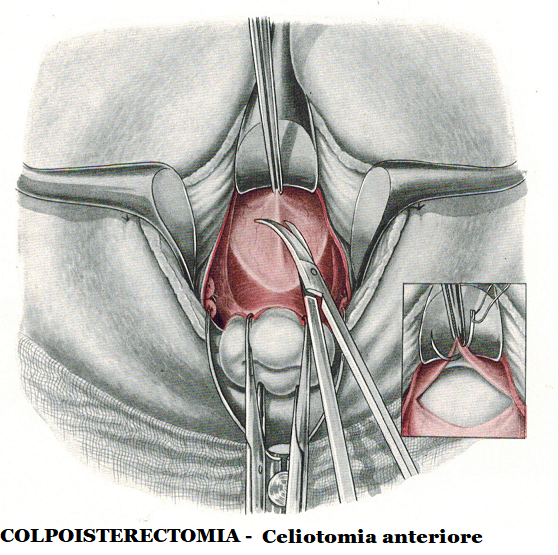
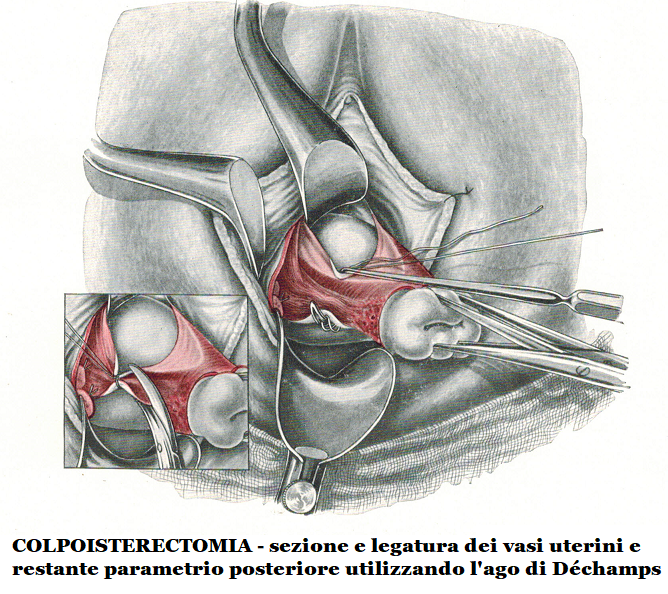
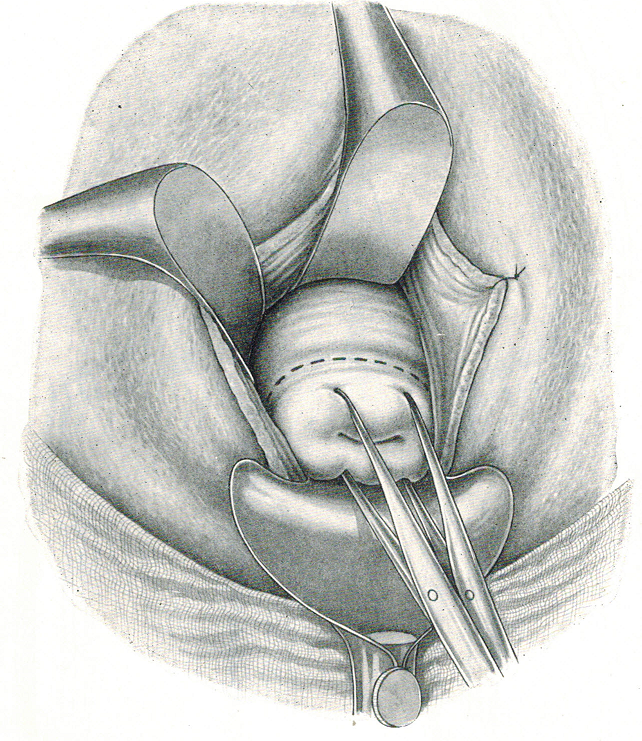
- Ad annessi ben mobili si può facilmente esporre il lig. infundibolo-pelvico sospingendo il collo dell’utero, liberato dai suoi collegamenti parametriali, verso la concavità sacrale, ribaltando il fondo dell’utero e spostando la vescica verso la sinfisi e il lig. rotondo verso il ramo discendente del pube. Con queste manovre è facile afferrare l’estremità tubarica e l’ovaio con una pinza fenestrata di Foerster e abbassarli entrambi.
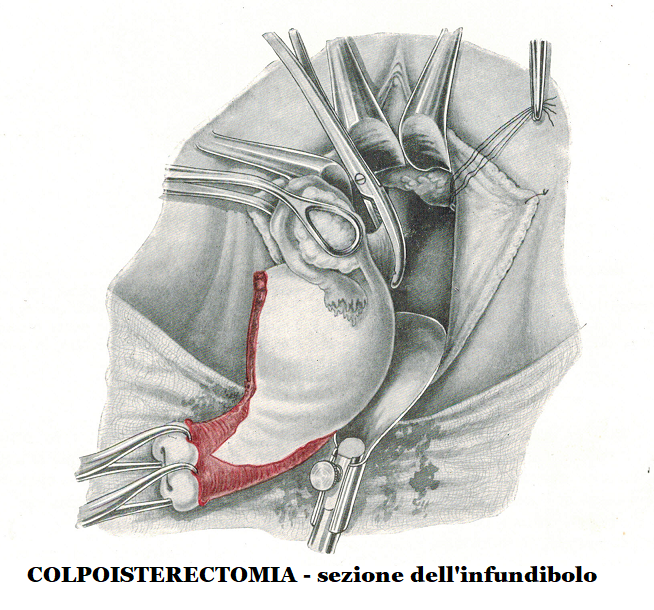
Si prendono uno dopo l’altro il lig. rotondo e l’infundibolo, si sezionano e si legano. Le legature vengono lasciate lunghe e repertate con Klemmer.
- se gli annessi sono difficilmente raggiungibili si procede a capovolgere l’utero, sezionare e legare il lig. rotondo lasciando i capi lunghi; si attira in basso l’infundibolo e lo si seziona e lo si lega. Si asporta l’utero con un solo annesso. Infine si asporta allo stesso modo il rotondo e l’infundibolo.
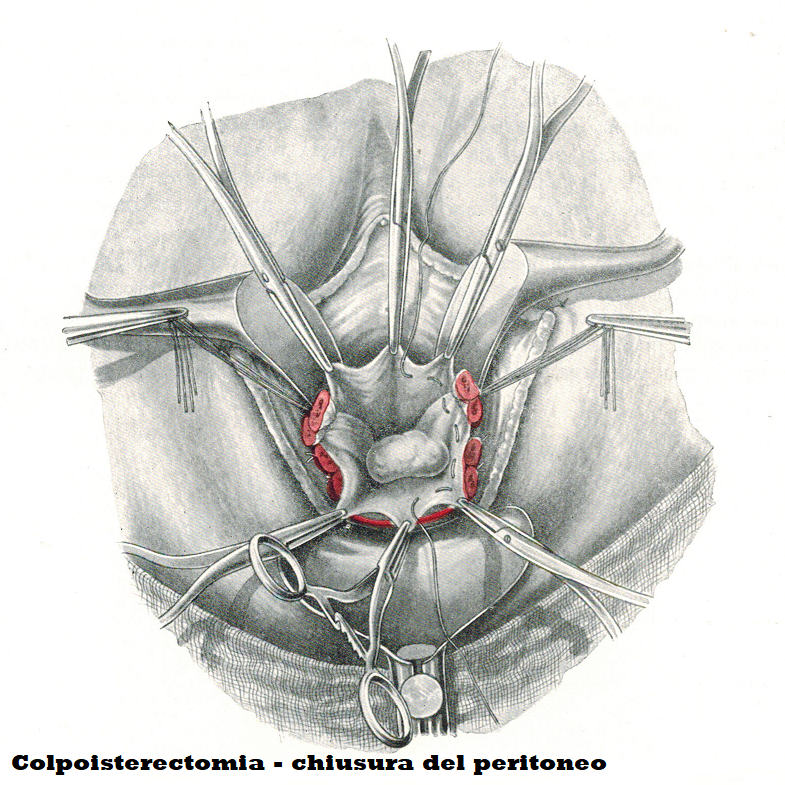
1. Si chiude per primo il cavo peritoneale con due punti: il primo, in senso orario, inizia dalle ore 1, passa sopra l’annesso in corrispondenza del parametrio e si riprende alle ore 5 badando a non perforare i vasi. Il secondo punto comincia alle ore 7 terminando alle ore 11 e prende le parti simmetriche del lato destro della paziente. Entrambi i punti vengono annodati mentre si fa trazione sui fili di sutura lasciati lunghi di annessi e parametri facendo in modo che i capi di questi vengano estrinsecati. Resta una piccola breccia attraverso la quale si può introdurre nel cavo peritoneale una lunghetta per controllare l’emostasi.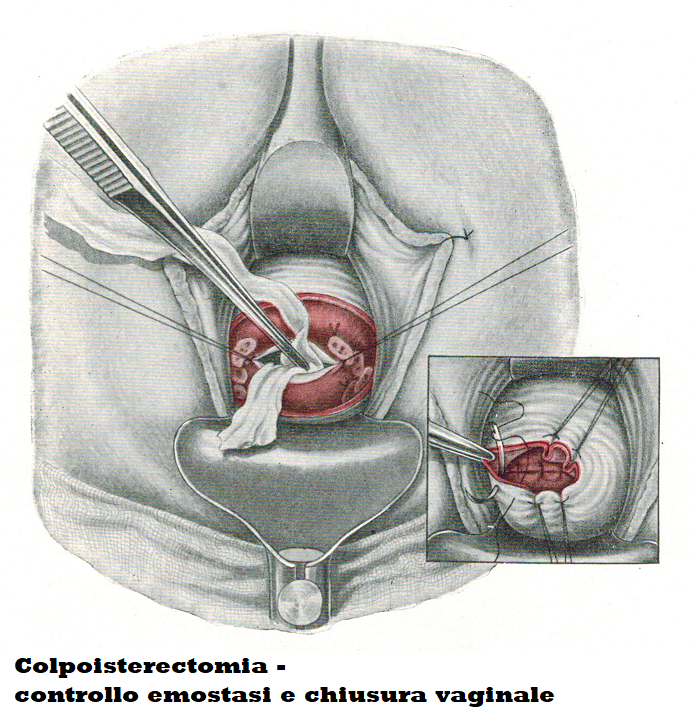
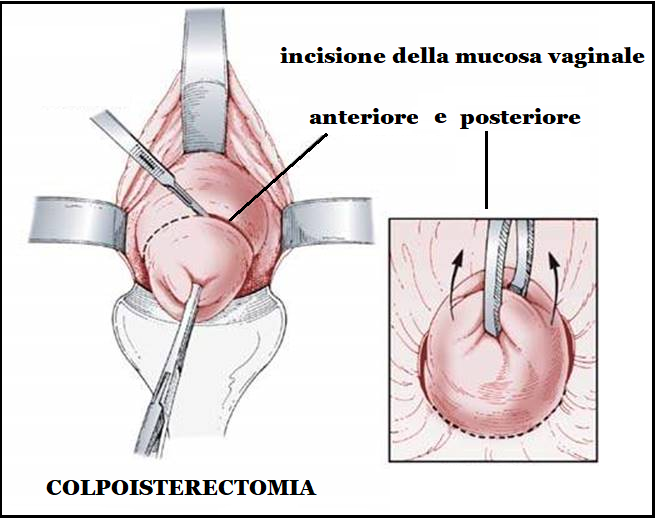
Si chiude il bordo vaginale con punti ad “U” che assicurano un’emostasi perfetta. Molti preferiscono non chiudere la vagina poichè i margini vaginali alla fine dell’intervento vengono senz’altro a toccarsi senza tensione e si chiudono facilmente per seconda. D’altronde anche dopo la sutura per primam la vagina spesso si chiude definitivamente per secundam.
2. si fissano i monconi annessiali e parametriali al bordo della vagina. Si chiude il cavo peritoneale con una sutura a borsa di tabacco Con questo procedimento la vagina resta sempre aperta. Tale metodica è più veloce ma meno sicura della prima e soggetta ad un maggior numero di complicanze.
- Gravi emorragie ed ematomi. Il rischio di un sanguinamento tale da richiedere una trasfusione è basso (0- 10%) e dipende in parte da quale altro intervento hai avuto. Circa il 10% delle donne sviluppa un ematoma a livello della cupola vaginale che di solito drena spontaneamente dopo 7-10 giorni. Occasionalmente l’ematoma richiede drenaggio chirurgico.
- Vaginal hysterectomy in women with a history of 2 or more cesarean deliveries 2013, International Journal of Gynecology and Obstetrics
- Vaginal route: A gynaecological route for much more than hysterectomy 2011, Best Practice and Research: Clinical Obstetrics and Gynaecology
- Pierluigi Paparella, Ornella Sizzi, Alfonso Rossetti, Franco De Benedittis & Raffaele Paparella Vaginal hysterectomy in generally considered contraindications to vaginal surgery Archives of Gynecology and Obstetrics volume 270, pages104–109 (2004)