L’incidenza della chirurgia per la correzione del colpocele tende ad aumentare negli ultimi decenni e cresce con l’aumentare dell’età della donna raggiungendo i valori massimi di frequenza nell’ottava decade di età (2,3).
Le pazienti devono essere edotte del rischio chirurgico e del fatto che nel 30% circa dei casi il risultato non sarà soddisfacente (11).
Il successo dell’intervento varia in considerazione dell’età, del desiderio di continuare ad essere sessualmente attivi, della presenza di altre patologie concomitanti, stile di vita, occupazione professionale, condizioni generali della paziente, positività anamnestica di precedenti prolassi (11,12).
La scelta della via di accesso chirurgico per la correzione del prolasso vaginale deve tenere conto di numerose variabili, quali patologie ortopediche, che possono rendere impossibile l’intervento per via vaginale, presenza di concomitanti patologie addomino-pelviche da trattare contestualmente, una scarsa profondità vaginale (soprattutto nelle recidive) per cui un intervento per via vaginale potrebbe precludere i rapporti sessuali soddisfacenti che richiedono una lunghezza vaginale di circa 10 cm (13). L’ipercorrezione della parete anteriore porta ad un accorciamento eccessivo della lunghezza vaginale mentre l’eccessiva duplicatura degli elevatori produce un ingombrante “scaffale” sulla parete posteriore e conseguente dispareunia.
Il tipo di intervento è affidato all’esperienza del ginecologo e in genere prevede la sospensione della vagina per i prolassi a livello 1 (spine ischiatiche); per il II° livello di prolasso è preferibile ancorare la vagina all’arco tendineo (linea bianca) mentre per il livello III di prolasso (descensus vaginale a livello della rima vulvare) è indicato l’intervento di colpocleisi o colpectomia totale con miorrafia alta degli elevatori sec. Le Fort nelle donne molto anziane e l’intervento di colposospensione sacrale per le donne giovani.
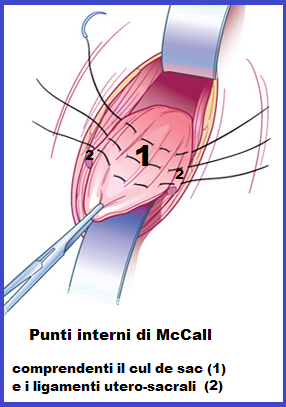
Colposospensione e Culdoplastica secondo McCall: sospensione della cupola vaginale sui ligamenti utero-sacrali e obilterazione del cavo del Douglas.
Tecnica: Con il moncone vaginale ancora aperto si colloca un punto di sutura con filo a lento assorbimento sul il lig. utero-sacrale di sinistra a 2 cm sotto l’apice di recisione. Quindi si raggiunge il ligamento utero-sacrale destro prendendo nella sutura il peritoneo compreso fra i due legamenti. Altri due punti di sutura vengono applicati successivamente sopra il primo procedendo sempre da sinistra a destra e comprendendo il peritoneo del cul de sac. Infine si applicano 1-2 suture longitudinali con filo a lento assorbimento che sospendono la cervice uterina ai capi dei ligamenti uterosacrali suturati fra di loro.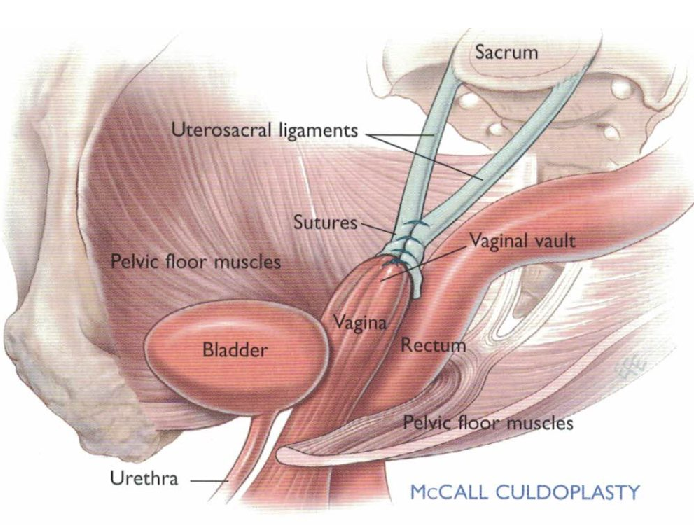
La tecnica originale comporta un eccessivo accorciamento della lunghezza vaginale, una deviazione dell’asse longitudinale vaginale e conseguentemente dispareunia. Per tali motivi si preferisce ricorrere alla tecnica di Shull (McCall modificata)
Complicazioni: lesioni a carico dell’uretere (1-11%), e disturbi dell’alvo intestinale per stenosi dell’intestino retto-sigmoideo nel tratto che attraversa gli elevatori (15-19). Le pazienti sottoposte all’intervento di McCall presentano una percentuale di prolasso del 6.1% versus 39.4% in confronto alla semplice chiusura del peritoneo e versus 30.3% per la culdoplastica sec. Moschcowitz (10).
References:
- Shull B. “Pelvic Organ Prolapse: anterior, superior, and posterior vaginal segment Defects”. Am J Obstet Gynecol, 1999,181.p 6-11
- Richter K.: “Massive erosion of the vagina: pathogenesis, diagnosis and theraphy of the “true” prolapse of th vaginal stump”. Clin Obstet Gynecol, 1982. 25:p.897-912
- De Lancey J.O.: “Anatomic aspects of vaginal eversion after hysterectomy”. Am J Obstet Gynecol, 1992. 166: p. 1717- 24
- Shull B.: “Pelvic Organ Prolapse : anterior, superior, and posterior vaginal segment Defects”. Am J Obstet Gynecol, 1999,181.p 6-11
- Sze E. H. M., Karram M.: “Transvaginal repair of vault prolapse: A review”. Obstet Gynecol, 1997. 89:p. 466-75
- Webb M.J. et. al.: “Posthysterectomy vaginal vault prolapse : primary repair in 693”. Obstet and Gynecol, 1998. 92(2):p. 281-5.
- Shull B., Bachofen C., Coates KW., Kuehl JT.: “A transvaginal approach to repair of apical and other associated sites pelvic organ prolapse with utero- sacral ligaments”. Am J Obstet Gynecol, 2000,183.p 1365- 74
- Hardiman PJ., Drutz HP.: “Sacrospinous vault suspension and abdominal colposacropexy: success rates and complication”. Am J Obstet Gynecol, 1996,175.p 612- 6.
- Karram M., Goldwasser S., Kleeman S.: “High uterosacral vaginal vault suspension with fascial reconstruction for vaginal repair of enterocele and vaginal vault prolapse”. Obstet Gynecol, 2001. 185:p 1339-1343.
- Moschcowitz AV.: “The pathogenesis, anatomy and cure of prolapse of the rectum”. Surg Gynecol Obstet 1912; 15: 7-14
- Bradley CS, Nygaard IE.: “Vaginal wall descensus and pelvic fl oor symptoms in older women”. Obstet Gynecol 2005;106(4):759–766.
- Hendrix S. L., Clark A., Nygaard I., Arakagi A., Barnabei V., Mc Tienam A.: “Pelvic Organ Prolapse in Women’ s Health Initiative? Gravity and gravidity”. Am J Obstet Gynecol, 1999,181.p 6-11
- De Lancey J.O.: “Anatomic aspects of vaginal eversion after hysterectomy”. Am J Obstet Gynecol, 1992. 166: p. 1717- 24