Il blocco di branca destra (BBD) è una patologia cardiaca, che insorge per la presenza di una lesione o un disturbo capace di bloccare il segnale elettrico lungo la branca destra del fascio di His.

IL BBD non è di per sé grave e può verificarsi in persone apparentemente sane. In genere, è associato a cambiamenti strutturali del miocardio, dovuti a una distensione o ischemia del miocardio, e può verificarsi più frequentemente nelle persone anziane e affette da diabete mellito tipo II come pure a seguito di alcune comuni procedure che coinvolgono il cuore, come il cateterismo cardiaco. Nel 15% dei casi, ovvero quando esso appare negli individui al di sotto dei 40 anni (soglia normalmente valicata in caso di cardiopatie), bisogna prendere in considerazione la maligna displasia ventricolare destra aritmogena, la prima causa di insorgenza giovanile del BBD; in questo caso, il BBD è provocato dalla sostituzione progressiva del tessuto muscolare cardiaco del ventricolo destro con del tessuto adiposo isolante dalla carica elettrica cardiaca, che conduce malamente l’impulso originato dalle camere cardiache di sinistra, non avendo la capacità di propagazione dell’elettricità prodotta dal nodo del seno e ritrasmessa dal nodo senoatriale alle branche destre e sinistra.
EZIOLOGIA DEL BLOCCO DI BRANCA DESTRA:
- idiopatico, privo di significato clinico
- anomalia cardiaca presente alla nascita come ad esempio persistenza del foro interatriale
- infarto del miocardio
- miocardite
- ipertensione polmonare
- ipertensione arteriosa
- embolia polmonare
- cateterismo cardiaco
- displasia ventricolare destra aritmogena,
SINTOMATOLOGIA: Nella maggior parte delle persone, il blocco di branca non causa sintomi. Alcune persone affette da questa condizione non sanno di avere un blocco di branca. Raramente, i sintomi del blocco di branca possono includere svenimento (sincope) o sensazione di svenimento (presincope).
DIAGNOSTICA DEL BLOCCO DI BRANCA DESTRA
- AUSCULTAZIONE: sdoppiamento del tono S1 (e S2) per l’asincronicità di chiusura delle valvole, in quanto la chiusura della mitrale precederà quella della tricuspide (e la chiusura valvola polmonare sarà ritardata rispetto a quella aortica).
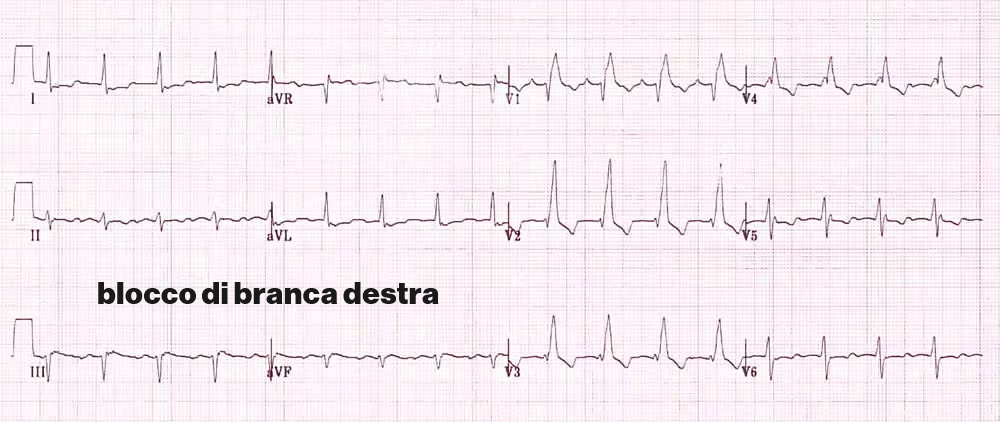
- ECG: dilatazione del complesso QRS, di durata >0.12 secondi (= 3 quadratini piccoli); particolarmente evidente in V1 e V6
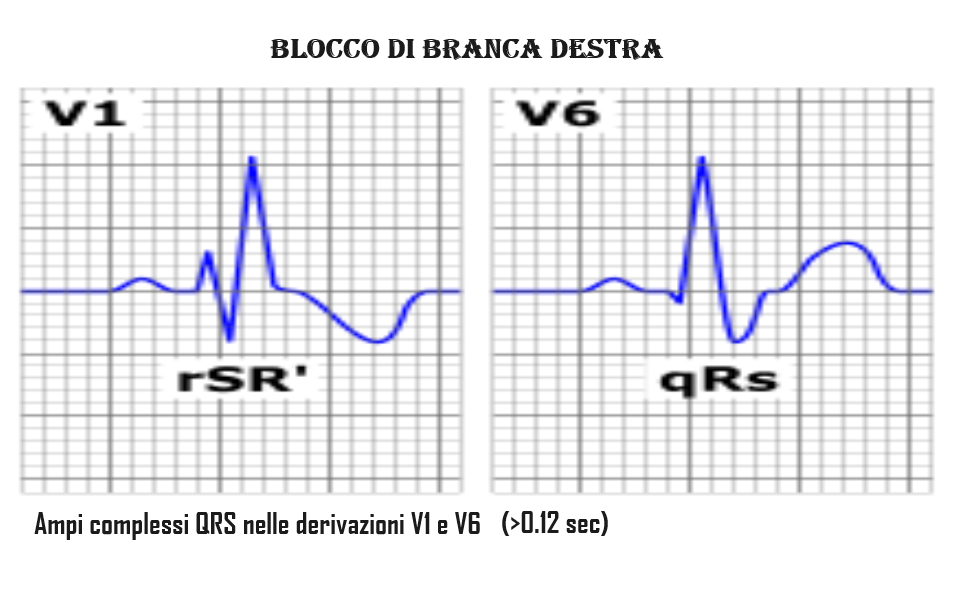
Blocco di branca destra parziale: implica un blocco parziale nel sistema di Purkinje destro. Complesso QRS <120 ms, pattern rSR’ nelle derivazioni V1 e V2. L’onda R’ è più ampia dell’onda R iniziale.

DIAGNOSI
- ECG: Complesso QRS allargato (di durata superiore a 0,12 secondi) e anomalie a carico dell’onda T, che ha orientamento opposto al complesso QRS (T negative e profonde) da V1 a V4 indicative di marcate alterazioni della ripolarizzazione ventricolare.
- ecocardiogramma, fornisce immagini dettagliate della struttura del cuore, mostrando lo spessore e la funzione del muscolo cardiaco e delle valvole cardiache.
La durata del complesso QRS è >0,12 secondi. Scomparsa dell’onda Q nelle derivazioni V5 e V6.
L’onda T deve essere orientata al contrario della parte finale del QRS:
– Positiva in V1 – V2
– Negativa in I, aVL e V6
- Durata del complesso QRS tra 110 e 120 ms negli adulti, tra 90 e 100 ms nei bambini di età compresa tra 4 e 16 anni e tra 86 e 90 ms nei bambini sotto i 4 anni di età.
- Pattern di rsr’, rsR’ o rSR’ nelle derivazioni V1 o V2. Le onde R’ o r’ sono generalmente più larghe delle onde R iniziali.
- Onde T negative nelle derivazioni precordiali destre (V1 e V2) e positive nel resto delle derivazioni precordiali. L’inversione (onde T negative) dell’onda T può essere un segno di ischemia coronarica, di ipertrofia ventricolare sinistra o disturbi del sistema nervoso centrale.
**************************************************
ALTRI PRESIDI DIAGNOSTICI
- Studio elettrofisiologico. Si tratta di un particolare esame elettrocardiografico eseguito dall’interno del cuore e che consente di valutare con opportuni sistemi la funzionalità dell’”impianto elettrico” cardiaco in ogni sua parte. Per eseguire tale esame occorre fare una piccola anestesia locale a livello dell’inguine dove si introduce un catetere nella vena femorale e lo si fa scorrere fino al cuore. Qui si registra l’attività cardiaca e si può anche stimolare il cuore dal suo interno e in vari punti per studiarne le “reazioni”. L’esame dura 30-40 minuti e non è pericoloso ma va eseguito in un ambiente dedicato: la sala di elettrofisiologia.
- Loop recorder – quando il blocco si manifesta con una perdita di coscienza improvvisa (sincope), è possibile impiantare sotto la pelle, nella regione sinistra del torace, un piccolo dispositivo detto loop recorder. Questo dispositivo è in grado di registrare il battito cardiaco per 3-4 anni e registrare possibile cause della sincope come pause da blocco cardiaco o tachicardie con frequenza molto elevata. La procedura richiede una piccola anestesia locale e dura pochi minuti. Il paziente può essere dimesso a domicilio nella stessa giornata.
- scintigrafia miocardica da sforzo,
- studio perfusionale a riposo con risonanza magnetica
*******************************************************
TERAPIA: Il blocco di branca potrebbe non necessitare di trattamento specifico ma limitarsi alla gestione delle patologie di base che hanno causato il blocco di branca. Se un fascio è danneggiato, i ventricoli si affidano all’altro fascio per ricevere e rispondere ai segnali provenienti dall’atrio destro. Se entrambi i fasci sono bloccati, il cuore può battere molto lentamente, il che può richiedere l’inserimento di un pacemaker.
- pacemaker, è un dispositivo impiantabile sottocute, nell’area superiore del torace, (pacemaker interno) collegato con due cavi all’interno dell’atrio e del ventricolo destro. Il pacemaker fornisce impulsi elettrici, quando necessario, in modo da mantenere il battito cardiaco regolare. Il pacemaker si installa sempre in caso di episodi di sincope. In caso di emergenza, può essere utilizzato un pacemaker temporaneo, finché non sia possibile impiantarne uno permanente.
- terapia di resincronizzazione cardiaca, viene introdotto dal cardiochirurgo un catetere stimolatore in ambedue i ventricoli per sincronizzare la loro contrazione.
- riduzione di assunzione di caffeina
- sospensione del fumo
COMPLICAZIONI DEL BLOCCO DI BRANCA – La presenza di un blocco di branca può essere causa di morte cardiaca improvvisa
References:
- Conduction disorders. American Heart Association. https://www.heart.org/en/health-topics/arrhythmia/about-arrhythmia/conduction-disorders. Accessed June 6, 2022.
- Sauer WH. Left bundle branch block. https://www.uptodate.com/contents/search. Accessed June 6, 2022.
- Sauer WH. Right bundle branch block. https://www.uptodate.com/contents/search. Accessed June 6, 2022.
- Bundle branch block and fascicular block. Merck Manual Professional Version. https://www.merckmanuals.com/professional/cardiovascular-disorders/arrhythmias-and-conduction-disorders/bundle-branch-block-and-fascicular-block. Accessed June 6, 2022.
- Cardiac resynchronization therapy. American Heart Association. https://www.heart.org/en/health-topics/heart-failure/treatment-options-for-heart-failure/cardiac-resynchronization-therapy-crt. Accessed June 6, 2022.
- Lopez-Jimenez F (expert opinion). Mayo Clinic March 4, 2018.
- Noseworthy PA (expert opinion). Mayo Clinic. Sept. 28, 2020.

