Ultimo aggiornamento 13/12/2024
La sindrome dell’ovaio policistico (PCOS) è un disturbo metabolico frequente, caratterizzato da anovulazione cronica, iperandrogenismo e ovaie policistiche all’ecografia; la PCOS colpisce il 5-10% delle donne in età riproduttiva (1-5). Studi recenti dimostrano che il 50% delle donne con PCOS soddisfa i criteri della sindrome metabolica (6). La PCOS è frequentemente associata a resistenza all’insulina (IR) e successivamente è accompagnata da iperinsulinemia compensatoria, con conseguente aumento del rischio di sviluppo di diabete mellito di tipo 2 (DM) e malattie cardiovascolari (CVD) (7-11).
La perdita di peso corporeo (BW) e le modifiche dello stile di vita sono altamente raccomandate come prima linea di trattamento nella PCOS, soprattutto per le donne obese (12-17). Una perdita del 5-10% del BW in un periodo di sei mesi, indipendentemente dall’indice di massa corporea (BMI), può essere associata a miglioramenti nell’obesità centrale, nell’iperandrogenismo e nel tasso di ovulazione (18-19).
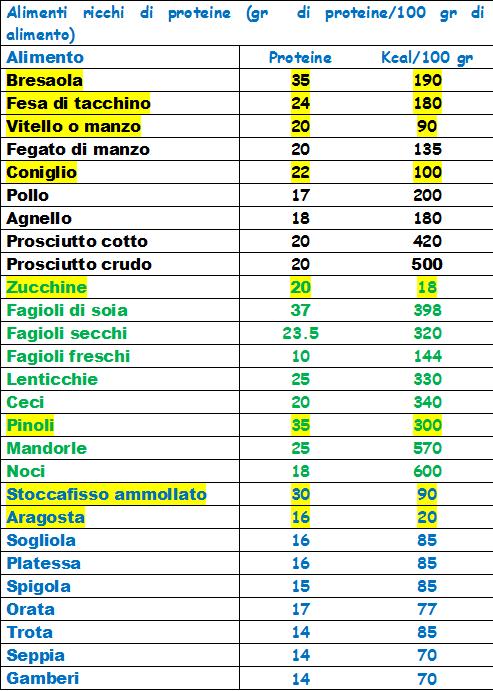
Le pazienti affette da sindrome da policistosi ovarica (PCOS) traggono evidenti benefici metabolici, ormonali e clinici dalla somministrazione di antiossidanti, ac. grassi monoinsaturi e polinsaturi e dalla riduzione del peso corporeo. In pazienti PCOS che hanno seguito una dieta eucalorica si sono evidenziati una diminuzione della secrezione di LH, iperinsulinemia, insulino-resistenza, iperglicemia, ipercolesterolemia-LDL, ipertrigliceridemia e iperandrogenemia, ed una depressione dell’attività dell’enzima P450c17α a livello ovarico. Sono invece potenziati l’attività dell’Insulin-like growth factor binding protein-I (IGFBP-1) e la secrezione epatica di sex hormone binding globulin (SHBG), Tutto ciò si traduce in aumentata percentuale di ovulazione spontanea e diminuzione di acne, irsutismo ed obesità (1,2).
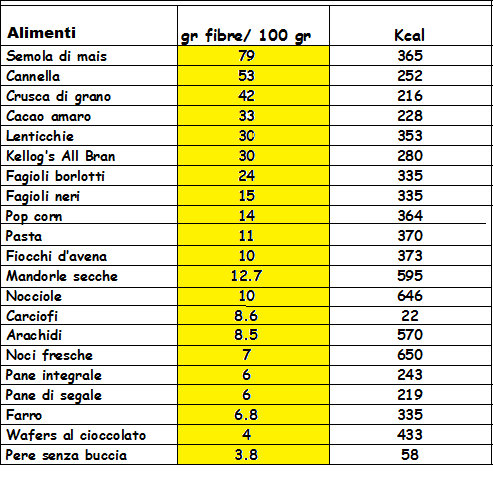
E’ quindi estremamente utile approntare una dieta simile a quelle utilizzate per i pazienti affetti da diabete mellito (3) II, di tipo mediterraneo, ≤2.000 Kcal, bassa percentuale di grassi saturi (<5%), ipoglicidica (carboidrati <45%), iperproteica (15-20%) e con percentuale del 20% di ac. grassi mono-polinsaturi (4). E’ una dieta in cui è abbondante la percentuale di alimenti ricchi di fibre (25 gr/die), frutta, verdure fresche, insalate, pesce di mare, olio di oliva, zuppe di verdure e cereali, riso, farro, orzo. Limitata invece deve essere l’assunzione di pane, pizza, farina bianca, alcolici, birra, formaggi, dolci (5).
I cibi ricchi di fibre sono crusca (40%), cacao, pane, riso e pasta integrali, verdura cotta e cruda (carciofi, spinaci), legumi (piselli, fagioli), frutta. Si può integrare la quantità di fibra introdotta con l’alimentazione aggiungendo 2-3 cucchiai di crusca in polvere disciolte in acqua, nel latte, minestra, yogurt.
Omega 3 (EPA e DHA, ALA): sono acidi grassi polinsaturi, detti anche ac. grassi essenziali o EFA (Essential Fatty Acids) noti per la loro presenza nelle membrane cellulari e per il mantenimento della loro integrità, soprattutto del SNC, retina e globuli rossi. La principale fonte alimentare degli ω-3 è rappresentata dai pesci, in particolare quelli ad alto contenuto di grassi: merluzzo, salmone, aringhe, pesce azzurro.
Alimenti ricchi di fibre
Alimenti da evitare
- Carni grasse: oca, maiale grasso, gallina, castrato;
- Carni insaccate: coppa, cotechino, mortadella, salsiccia, salame, wurstel, zampone;
- Pesci grassi: capitone, anguilla…
- Salse grasse ed elaborate, fritture in genere;
- Alcool e derivati
- Limitare il consumo di dolci farciti con panna e creme in genere.
ARTICOLI CORRELATI
References:
- Sanchez-Garrido M.A., Tena-Sempere M. Metabolic dysfunction in polycystic ovary syndrome: Pathogenic role of androgen excess and potential therapeutic strategies. Mol. Metab. 2020;35:100937. doi: 10.1016/j.molmet.2020.01.001.
- Wang R., Li W., Bordewijk E.M., Legro R.S., Zhang H., Wu X., Gao J., Morin-Papunen L., Homburg R., König T.E., et al. Reproductive Medicine Network+; International Ovulation Induction IPDMA Collaboration. First-line ovulation induction for polycystic ovary syndrome: An individual participant data meta-analysis. Hum. Reprod. Update. 2019;25:717–732. doi: 10.1093/humupd/dmz029.
- Rajska A., Buszewska-Forajta M., Rachoń D., Markuszewski M.J. Metabolomic insight into polycystic ovary syndrome—An overview. Int. J. Mol. Sci. 2020;21:4853. doi: 10.3390/ijms21144853.
- Cadagan D., Khan R., Amer S. Thecal cell sensitivity to luteinizing hormone and insulin in polycystic ovarian syndrome. Reprod. Biol. 2016;16:53–60. doi: 10.1016/j.repbio.2015.12.006.
- Wojciechowska A., Osowski A., Jóźwik M., Górecki R., Rynkiewicz A., Wojtkiewicz J. Inositols’ importance in the improvement of the endocrine-metabolic profile in PCOS. Int. J. Mol. Sci. 2019;20:5787.
- EAl Wattar B.H., Teede H., Garad R., Franks S., Balen A., Bhide P., Piltonen T., Romualdi D., Laven J., Thondan M., et al. Harmonising research outcomes for polycystic ovary syndrome: An international multi-stakeholder core outcome set. Hum. Reprod. 2020;35:404–412.
- Forslund M., Landin-Wilhelmsen K., Trimpou P., Schmidt J., Brännström M., Dahlgren E. Type 2 diabetes mellitus in women with polycystic ovary syndrome during a 24-year period: Importance of obesity and abdominal fat distribution. Hum. Reprod. Open. 2020;2020:hoz042. doi: 10.1093/hropen/hoz042.
- Oliver-Williams C., Vassard D., Pinborg A., Schmidt L. Risk of cardiovascular disease for women with polycystic ovary syndrome: Results from a national Danish registry cohort study. Eur. J. Prev. Cardiol. 2020 doi: 10.1177/2047487320939674.
- Simsir C., Pekcan M.K., Aksoy R.T., Ecemis T., Coskun B., Kilic S.H., Tokmak A. The ratio of anterior anogenital distance to posterior anogenital distance: A novel-biomarker for polycystic ovary syndrome. J. Chin. Med. Assoc. 2019;82:782–786. doi: 10.1097/JCMA.0000000000000150. [DOI] [PubMed] [Google Scholar]
- 10.Teede H.J., Misso M.L., Costello M.F., Dokras A., Laven J., Moran L., Piltonen T., Norman R.J., International PCOS Network Recommendations from the international evidence-based guideline for the assessment and management of polycystic ovary syndrome. Fertil. Steril. 2018;110:364–379.
- Aydın G.A., Özsoy H.G.T., Ankaralı H., Özgen G., Neşelioğlu S. The association of dynamic thiol-disulfide homeostasis and inflammatory markers in patients with polycystic ovary syndrome. Taiwan J. Obstet. Gynecol. 2020;59:79–84.
- Costello M.F., Misso M.L., Balen A., Boyle J., Devoto L., Garad R.M., Hart R., Johnson L., Jordan C., Legro R.S., et al. International PCOS Network. Evidence summaries and recommendations from the international evidence-based guideline for the assessment and management of polycystic ovary syndrome: Assessment and treatment of infertility. Hum. Reprod. Open. 2019;2019:hoy021.
- Abdalla M.A., Deshmukh H., Atkin S., Sathyapalan T. A review of therapeutic options for managing the metabolic aspects of polycystic ovary syndrome. Ther. Adv. Endocrinol. Metab. 2020;11:2042018820938305.
- Aversa A., La Vignera S., Rago R., Gambineri A., Nappi R.E., Calogero A.E., Ferlin A. Fundamental concepts and novel aspects of polycystic ovarian syndrome: Expert consensus resolutions. Front. Endocrinol. 2020;11:516. doi: 10.3389/fendo.2020.00516.
- Baghdadi L.R., Abu Hashim H., Amer S.A., Palomba S., Falbo A., Al-Ojaimi E., Ott J., Zhu W., Fernandez H., Nasr A., et al. Impact of obesity on reproductive outcomes after ovarian ablative therapy in PCOS: A collaborative meta-analysis. Reprod. Biomed. Online. 2012;25:227–241.
- Shang Y., Zhou H., Hu M., Feng H. Effect of diet on insulin resistance in polycystic ovary syndrome. J. Clin. Endocrinol. Metab. 2020;105:425. doi: 10.1210/clinem/dgaa425.
- Legro R.S., Barnhart H.X., Schlaff W.D., Carr B.R., Diamond M.P., Carson S.A., Steinkampf M.P., Coutifaris C., McGovern P.G., Cataldo N.A., et al. Cooperative multicenter reproductive medicine network. Clomiphene, metformin, or both for infertility in the polycystic ovary syndrome. N. Engl. J. Med. 2007;356:551–566. doi: 10.1056/NEJMoa063971.
- Utz A.L., Schaefer P.W., Snuderl M. Case records of the Massachusetts General Hospital. Case 20-2010. A 32-year-old woman with oligomenorrhea and infertility. N. Engl. J. Med. 2010;363:178–186. doi: 10.1056/NEJMcpc1004359.
- Berger J.J., Bates G.W., Jr. Optimal management of subfertility in polycystic ovary syndrome. Int. J. Women’s Health. 2014;6:613–621. doi: 10.2147/IJWH.S48527.
- Douglas C.C., Gower B.A., Darnell B.E., Ovalle F., Oster R.O. and Azziz R.: “Role of diet in the treatment of polycystic ovary syndrome”. Fertil Steril 2006;85;3:679-688.
- Jakubowicz DJ, Nestler JE: “17-α-hydroxyprogesterone responses to leuprolide and serum androgens in obese women with and without polycystic ovary syndrome after dietary weigth loss”. J. Clin Endocrinol Metab 1997;82(2):556-560.
- American Diabetes Association (ADA): “Nutritional recommendations and principles for individuals with diabetes mellitus”. Diabetes care 1987;10(1):126-132.
- Kasim-Karakas SE, Almario SU, Gregory L, Wong R, Todd H, Lasley BL: “Metabolic and endocrine effects of a polyunsaturated fatty acid-rich diet in polycystic ovary syndrome”. J Clin Endocrinol 2004;89:615-620.
- Nestler JE, Power LP, Matt DW, Steingold KA, Plymate SR, Rittmaster RS: “A direct effect of hyperinsulinemia on serum sex hormone binding levels in obese women with the polycystic ovary syndrome”. J Clin Endocrinol Metab 1991;72(1):83-89.
Queste pagine fanno parte del sito fertilitycenter.it in internet da marzo 2011. I testi, le tabelle, i disegni e le immagini pubblicati in queste pagine sono coperte da copyright ma a disposizione di tutti per copia e riproduzione purchè venga citata la fonte con link al sito www.fertilitycenter.it.
Ringrazio i lettori per la loro cortese attenzione e li prego di voler comunicare le loro osservazioni e consigli su eventuali errori o esposizioni incomplete.
Grazie. Enzo Volpicelli