L’aneurisma aortico è una patologica dilatazione superiore al 50% del normale diametro dell’arteria (v.n. 2 cm circa). Può interessare il tratto toracico o quello addominale dell’aorta o entrambe le porzioni (1).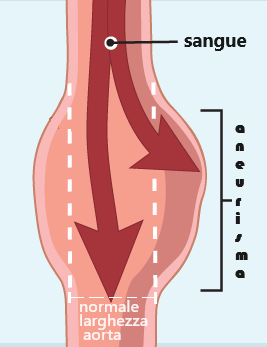
EPIDEMIOLOGIA – la prevalenza dell’aneurisma dell’aorta addominale varia dal 2 al 12% e si riscontra in soprattutto negli uomini di età >65 anni (4).
EZIOLOGIA – Le cause note includono traumi, infezioni e disturbi infiammatori.
I fattori di rischio comprendono il fumo di sigaretta (75%), l’aterosclerosi, l’età avanzata, la dislipidemia, l’ipertensione arteriosa, la malattia coronarica, gravidanza, iperomocisteinemia, alcolismo, proteina C elevata, componente genetica, sindrome di Marfan, sindrome di Ehlers-Danlos, sindrome di Turner, Sindrome di Loeys-Dietz.
FISIOPATOLOGIA – è correlata a un insulto arterioso iniziale che causa una cascata di infiammazione e disgregazione delle proteine della matrice extracellulare da parte delle proteinasi che portano all’indebolimento della parete arteriosa (5).
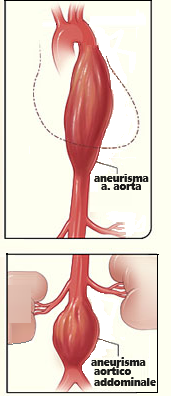
CLASSIFICAZIONE – Gli aneurismi aortici sono classificati in base al tratto di aorta interessata dalla patologia.
- aneurisma della radice aortica o aneurisma del seno di Valsalva .
- aneurisma dell’aorta toracica si trovano all’interno del torace; questi sono ulteriormente classificati
 come
come
-
-
- aneurisma ascendente
- aneurisma dell’arco aortico
- aneurisma discendente.
-
-
- aneurisma dell’aorta toraco-addominale comprendono parte o tutta l’aorta sia del torace che dell’addome (7).
- aneurisma dell’aorta addominale: è la forma più comune di aneurisma aortico. Uno dei motivi è che l’elastina, la principale proteina portante presente nella parete dell’aorta, è ridotta nell’aorta addominale rispetto all’aorta toracica. Un altro è che l’aorta addominale non possiede vasa vasorum, i vasi sanguigni che forniscono nutrienti all’interno della parete dell’aorta.
EVOLUZIONE DEGLI ANEURISMI AORTICI –
- emboli – Non trattati, gli aneurismi tendono a diventare progressivamente più grandi, sebbene il tasso di ingrandimento sia imprevedibile per qualsiasi individuo. Raramente, il sangue coagulato che riveste la maggior parte degli aneurismi aortici può staccarsi e provocare un embolo.
- dissezione – La forza del pompaggio del sangue può dividere gli strati della parete dell’arteria, consentendo al sangue di fuoriuscire tra di essi. Questo processo è chiamato dissezione.
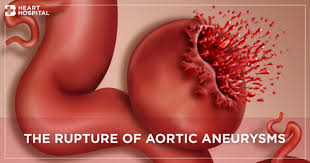
- rottura – L’aneurisma può scoppiare completamente, provocando un’emorragia interna. Il rischio di rottura di un AAA è legato al suo diametro; una volta che l’aneurisma raggiunge circa 5 cm, il rischio di rottura è molto elevato. Il rischio di rottura è legato anche alla forma: i cosiddetti aneurismi “fusiformi” (lunghi) sono considerati meno soggetti a rottura rispetto agli aneurismi “sacculari” (più corti, bulbosi) (10).
- decesso – Dissezioni e rotture sono la causa della maggior parte dei decessi dovuti ad aneurismi aortici. La rottura aortica è un’emergenza chirurgica e ha un’elevata mortalità anche con un trattamento chirurgico tempestivo.
SINTOMATOLOGIA – Tranne che in caso di rottura, l’aneurisma aortico è asintomatico (2). Occasionalmente, può verificarsi, a causa della compressione delle radici nervose, dolore addominale o lombare con irradiazione alla parete toracica posteriore, infrascapolare, alla mascella, al viso, agli arti inferiori; sincope, dispnea, sensazione di freddo, umidità e sudore (3). Nei pazienti che presentano un aneurisma dell’arco aortico, un segno comune è una voce rauca dovuta allo stiramento del nervo laringeo ricorrente sinistro , un ramo del nervo vago che si avvolge attorno all’arco aortico per fornire rami ai muscoli della laringe (9).
PREVENZIONE – prevede periodico ecografico ogni 6 o 12 mesi per seguire le dimensioni dell’aneurisma e controllo e diminuzione dei fattori di rischio, come il fumo, alcool, ipercolesterolemia, ipertensione arteriosa.
DIAGNOSTICA – Gli aneurismi non possono essere rilevati all’esame obiettivo. La diagnosi di aneurisma dell’aorta addominale può essere confermata mediante l’uso degli ultrasuoni . 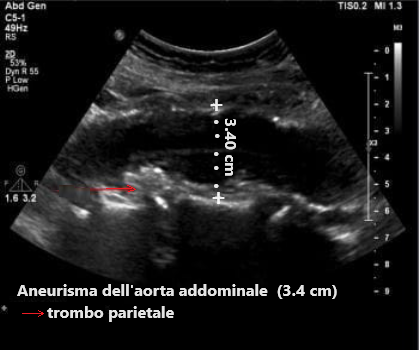
La rottura può essere indicata dalla presenza di liquido libero nell’addome.
Ecocardiografia transesofagea
TAC addominale con mezzo di contrasto è il test migliore per diagnosticare un AAA e guidare le opzioni di trattamento (11).
Angiogramma con risonanza magnetica (MRA)
TERAPIA – La chirurgia (a cielo aperto o endovascolare) è il trattamento definitivo di un aneurisma aortico. La terapia medica è generalmente riservata agli aneurismi più piccoli o ai pazienti anziani e fragili in cui i rischi della riparazione chirurgica superano i rischi della terapia non operatoria (sola osservazione).
La terapia medica degli aneurismi aortici prevede uno stretto controllo della pressione arteriosa . Questo non tratta l’aneurisma aortico di per sé, ma il controllo dell’ipertensione entro parametri ristretti della pressione sanguigna può ridurre la velocità di espansione dell’aneurisma.
La gestione medica dei pazienti con aneurismi aortici, riservata agli aneurismi più piccoli o ai pazienti fragili, prevede la cessazione del fumo, il controllo della pressione arteriosa, l’uso di statine e occasionalmente di beta-bloccanti e il controllo periodico delle dimensioni dell’aneurisma tramite scansione ecografica.
Nonostante la terapia medica ottimale, è probabile che i pazienti con aneurismi di grandi dimensioni abbiano una continua crescita dell’aneurisma e il rischio di rottura dell’aneurisma (20).
– Anacetrapib è un ipolipemizzante inibitore della proteina che permette il trasferimento del colesterolo dalla proteina HDL alla proteina LDL (Cholesterol Ester-Transfer Protein, CEPT). In tal modo aumenta il colesterolo HDL e riduce il colesterolo LDL. Anacetrapib riduce la progressione dell’aterosclerosi, principalmente riducendo il colesterolo non-HDL, migliora la stabilità delle lesioni vascolari.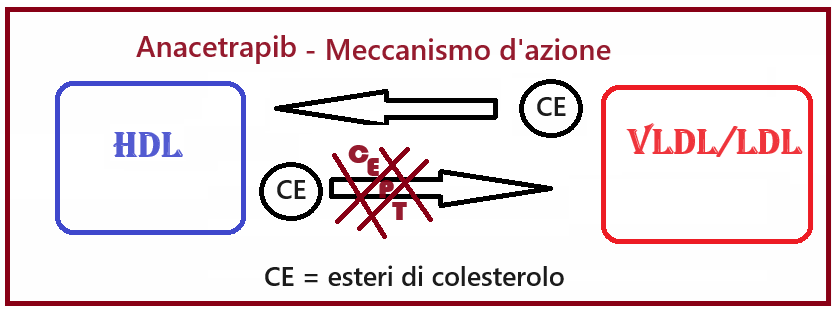
Terapia Chirurgica
Le decisioni sulla riparazione di un aneurisma aortico si basano sulla valutazione costo/benefici. Il rischio della procedura chirurgica è duplice: problemi durante e immediatamente dopo l’intervento stesso e l’efficacia della procedura a lungo termine.
Una procedura meno invasiva (come la riparazione endovascolare dell’aneurisma ) può essere associata a minori rischi a breve termine per il paziente ma potrebbero essere necessarie procedure secondarie nel follow-up a lungo termine.
Un aneurisma grande, in rapida espansione o sintomatico dovrebbe essere riparato, poiché ha maggiori probabilità di rottura. Gli aneurismi aortici a lenta espansione possono essere seguiti da test diagnostici di routine come USG e TAC.
Per gli aneurismi addominali, le attuali linee guida suggeriscono la riparazione chirurgica elettiva quando il diametro dell’aneurisma è maggiore di 5 cm. Tuttavia, dati recenti su pazienti di età compresa tra 60 e 76 anni suggeriscono una gestione medica per gli aneurismi addominali con un diametro inferiore a 5,5 cm (21).
La chirurgia a cielo aperto prevede l’esposizione della porzione dilatata dell’aorta attraverso un’incisione addominale o addomino-toracica e inserimento di un innesto (tubo) sintetico (Dacron o 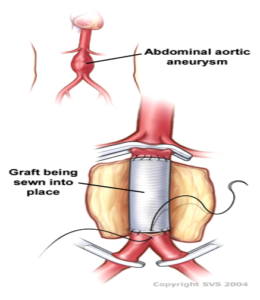 Gore-Tex) per sostituire l’aorta malata.
Gore-Tex) per sostituire l’aorta malata.
L’innesto viene cucito a mano sulle porzioni non malate dell’aorta e la sacca aneurismatica viene chiusa attorno all’innesto.
Il trattamento endovascolare degli aneurismi aortici (EVAR) è un’alternativa minimamente invasiva alla riparazione chirurgica a cielo aperto.
Implica il posizionamento di uno stent endovascolare nell’aorta introdotto per via femorale.
Rispetto alla chirurgia a cielo aperto, l’EVAR presenta un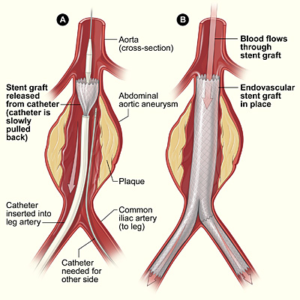 minor rischio di morte a breve termine e una degenza ospedaliera più breve, ma potrebbe non essere sempre un’opzione (26,27).
minor rischio di morte a breve termine e una degenza ospedaliera più breve, ma potrebbe non essere sempre un’opzione (26,27).
Non sembra esserci una differenza nei risultati a lungo termine tra i due (28).
Dopo l’EVAR, è più probabile che siano necessarie procedure ripetute (28-30).
References:
- Johnston KW, Rutherford RB, Tilson MD, Shah DM, Hollier L, Stanley JC (March 1991). “Suggested standards for reporting on arterial aneurysms. Subcommittee on Reporting Standards for Arterial Aneurysms, Ad Hoc Committee on Reporting Standards, Society for Vascular Surgery and North American Chapter, International Society for Cardiovascular Surgery”. Journal of Vascular Surgery. 13 (3): 452–458.
- Kent KC (November 2014). “Clinical practice. Abdominal aortic aneurysms”. The New England Journal of Medicine. 371 (22): 2101–2108.
- Upchurch GR, Schaub TA (April 2006). “Abdominal aortic aneurysm”. American Family Physician. 73 (7): 1198–1204.
- Stather PW, Sidloff DA, Rhema IA, Choke E, Bown MJ, Sayers RD (March 2014). “A review of current reporting of abdominal aortic aneurysm mortality and prevalence in the literature”. European Journal of Vascular and Endovascular Surgery. 47 (3): 240–242.
- Anagnostakos J, Lal BK (March 2021). “Abdominal aortic aneurysms”. Progress in Cardiovascular Diseases. 65: 34–43.
- GBD 2013 Mortality Causes of Death Collaborators (January 2015). “Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990–2013: a systematic analysis for the Global Burden of Disease Study 2013”. Lancet. 385 (9963): 117–171.
- Mathur A, Mohan V, Ameta D, Gaurav B, Haranahalli P (April 2016). “Aortic aneurysm”. Journal of Translational Internal Medicine. 4 (1): 35–41.
- “Crawford classification”. Retrieved 13 February 2023.
- Yuan S (2020). “Hoarseness Due to Aortic Arch Aneurysms”. Brazilian Journal of Cardiovascular Surgery. 35 (6): 970–976.
- “Abdominal Aortic Aneurysms”. The Lecturio Medical Concept Library. 16 October 2020. Retrieved 2021-06-25.
- Vu KN, Kaitoukov Y, Morin-Roy F, Kauffmann C, Giroux MF, Thérasse E, et al. (June 2014). “Rupture signs on computed tomography, treatment, and outcome of abdominal aortic aneurysms”. Insights into Imaging. 5 (3): 281–293.
- Groves EM, Khoshchehreh M, Le C, Malik S (August 2014). “Effects of weekend admission on the outcomes and management of ruptured aortic aneurysms”. Journal of Vascular Surgery. 60 (2): 318–324.
- ^ Yu X, Feng X, Xia L, Cao S, Wei X (November 2020). “Risk of aortic anerysm in patients with psoriasis: A systematic review and meta-analysis of cohort studies”. Clinical Cardiology. 43 (11): 1266–1272.
- Saratzis A, Bown MJ (June 2014). “The genetic basis for aortic aneurysmal disease”. Heart. 100 (12): 916–922.
- Routine screening in the management of AAA, UK Department of Health study
- “Abdominal Aortic Aneurysm”. Bandolier. 27 (3). May 1996. Retrieved 7 March 2021.
- Bloomfield D, Carlson GL, Sapre A, Tribble D, McKenney JM, Littlejohn TW, et al. (February 2009). “Efficacy and safety of the cholesteryl ester transfer protein inhibitor anacetrapib as monotherapy and coadministered with atorvastatin in dyslipidemic patients”. American Heart Journal. 157 (2): 352–360.e2.
- Torsney E, Pirianov G, Charolidi N, Shoreim A, Gaze D, Petrova S, et al. (November 2012). “Elevation of plasma high-density lipoproteins inhibits development of experimental abdominal aortic aneurysms”. Arteriosclerosis, Thrombosis, and Vascular Biology. 32 (11): 2678–2686.
- *Lay summary in: “Early evidence shows ‘good’ cholesterol could combat abdominal aortic aneurysm”. Science Daily. March 6, 2013.
- “SAAAVE Act Background | Society for Vascular Surgery”. vascular.org. Retrieved 2024-01-23.
- ^ Aggarwal S, Qamar A, Sharma V, Sharma A (2011). “Abdominl aortic aneurysm: A comprehensive review”. Experimental and Clinical Cardiology. 16 (1): 11–15.
- “Mortality results for randomised controlled trial of early elective surgery or ultrasonographic surveillance for small abdominal aortic aneurysms. The UK Small Aneurysm Trial Participants”. Lancet. 352 (9141): 1649–1655. November 1998.
- Cinà CS, Abouzahr L, Arena GO, Laganà A, Devereaux PJ, Farrokhyar F (July 2004). “Cerebrospinal fluid drainage to prevent paraplegia during thoracic and thoracoabdominal aortic aneurysm surgery: a systematic review and meta-analysis”. Journal of Vascular Surgery. 40 (1): 36–44.
- ^ Khan SN, Stansby G (October 2012). “Cerebrospinal fluid drainage for thoracic and thoracoabdominal aortic aneurysm surgery”. The Cochrane Database of Systematic Reviews. 10 (10): CD003635.
- Sef D, Thet MS, Miskolczi S, Velissaris T, De Silva R, Luthra S, Turina MI (1 June 2023). “Perioperative neuromonitoring during thoracoabdominal aortic aneurysm open repair: a systematic review”. European Journal of Cardio-Thoracic Surgery. 63 (6).
- Chung JC, Lodewyks CL, Forbes TL, Chu M, Peterson MD, Arora RC, Ouzounian M, Canadian Thoracic Aortic Collaborative, Canadian Cardiovascular Critical Care (January 2022). “Prevention and management of spinal cord ischemia following aortic surgery: A survey of contemporary practice”. The Journal of Thoracic and Cardiovascular Surgery. 163 (1): 16–23.e7.
- Thomas DM, Hulten EA, Ellis ST, Anderson DM, Anderson N, McRae F, et al. (2014). “Open versus Endovascular Repair of Abdominal Aortic Aneurysm in the Elective and Emergent Setting in a Pooled Population of 37,781 Patients: A Systematic Review and Meta-Analysis”. ISRN Cardiology. 2014: 149243.
- Biancari F, Catania A, D’Andrea V (November 2011). “Elective endovascular vs. open repair for abdominal aortic aneurysm in patients aged 80 years and older: systematic review and meta-analysis”. European Journal of Vascular and Endovascular Surgery. 42 (5): 571–576.
- Paravastu SC, Jayarajasingam R, Cottam R, Palfreyman SJ, Michaels JA, Thomas SM (January 2014). “Endovascular repair of abdominal aortic aneurysm”. The Cochrane Database of Systematic Reviews. 2014 (1): CD004178.
- Ilyas S, Shaida N, Thakor AS, Winterbottom A, Cousins C (February 2015). “Endovascular aneurysm repair (EVAR) follow-up imaging: the assessment and treatment of common postoperative complications”. Clinical Radiology. 70 (2): 183–196.

